在肾脏疾病领域,IgA肾病(IgAN)作为全球最常见的原发性肾小球肾炎之一,其复杂的发病机制、缓慢但不可逆的疾病进展,以及巨大的临床未满足需求,已成为全球医药研发与市场布局的关键赛道。
摩熵咨询最新发布的《IgA肾病药物研发全景及已上市药物市场竞争格局报告》,正是深度剖析这一领域的关键力作。该报告不仅深入剖析病理机制与诊疗现状,全景扫描全球研发管线与靶点趋势,还精准解读已上市药物的竞争格局与市场前景,为临床医生、科研人员和制药企业提供了宝贵的行业洞察。下文将基于报告核心内容,对IgA肾病的病理机制、流行病学及诊疗现状进行专业阐述。
一、IgA肾病的病理简介
IgA肾病(Immunoglobulin A nephropathy, IgAN)自1968年由Jean Berger与Nicole Hinglais首次描述以来,始终是肾脏病学领域最具挑战性的谜题之一。其本质定义简洁而明确:肾小球系膜区出现显性或共同显性IgA免疫球蛋白沉积。然而,在这看似简单的定义背后,隐藏着一个精密而复杂的病理级联反应。
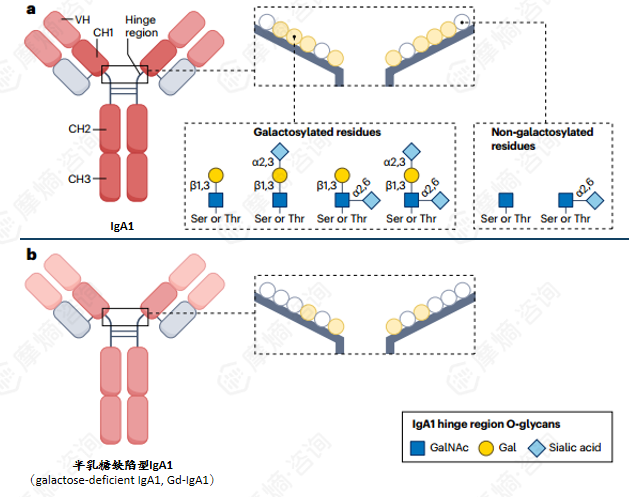
IgA作为人体免疫防线的重要组成,以IgA1与IgA2两种亚型存在,主要由黏膜相关淋巴组织产生。其中,肠道相关淋巴组织贡献了最为显著的IgA产量。健康状态下,大多数循环IgA以单体形式存在,且在铰链区完成完整的糖基化修饰。但IgA肾病的突破点恰恰在于此——半乳糖缺陷型IgA1(Gd-IgA1)的异常出现成为贯穿疾病始终的核心分子标签。
截图来源:《IgA肾病药物研发全景及已上市药物市场竞争格局报告》
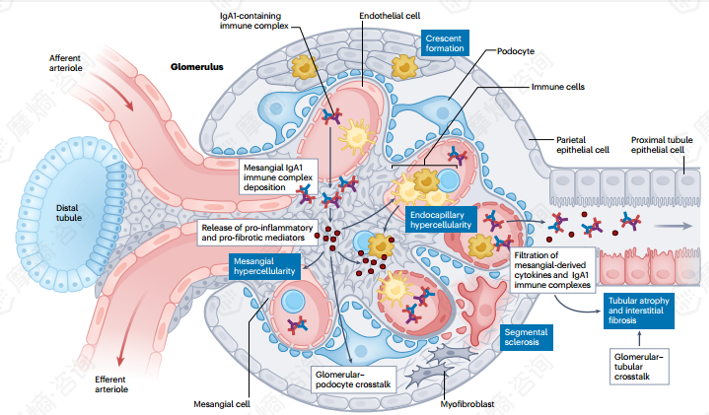
IgA1分子的铰链区位于α1重链的CH1与CH2结构域之间,富含丝氨酸与苏氨酸残基,是O-糖基化的关键位点。正常生理条件下,N-乙酰半乳糖胺(GalNAc)连接至这些残基后,会进一步延伸添加半乳糖,形成完整的GalNAc-Gal结构,并可经唾液酸修饰。而在IgA肾病患者中,这一糖基化过程出现缺陷,导致末端半乳糖丢失,GalNAc暴露。这种"暴露的GalNAc"成为自身抗体的靶点——特异性IgG与IgA1自身抗体识别Gd-IgA1铰链区,形成致病性免疫复合物。
免疫复合物在肾小球系膜区沉积后,触发一系列级联炎症反应,释放促炎及促纤维化介质,导致特征性的组织学损伤。这些损伤构成了IgAN牛津分型(MEST-C评分)的病理基础:
- 系膜细胞增生(M):系膜细胞活化与增殖。
- 毛细血管内增生(E):炎性细胞浸润肾小球。
- 节段性肾小球硬化(S):足细胞损伤所致。
- 新月体形成(C):严重的失控性炎症反应。
IgA肾病的发病机制:四重打击假说
目前学界广泛认可的“四重打击假说”精准阐释了IgA肾病的发病机制,具体可分为四个连续的病理阶段:
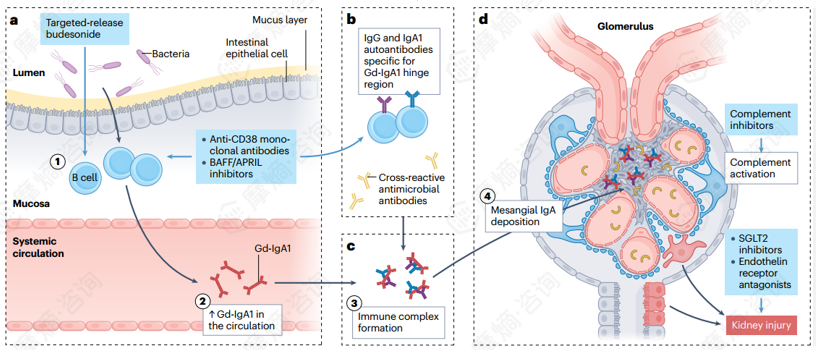
第一阶段为致敏阶段,在遗传因素与环境因素的共同作用下,黏膜相关淋巴组织中的B细胞发生致敏并异常表达Gd-IgA1,同时细胞因子BAFF和APRIL进一步促进IgA类别转换;此时患者血循环中Gd-IgA1水平显著升高,其原因主要包括黏膜来源的Gd-IgA1+B细胞错误归巢至骨髓,以及黏膜部位产生的Gd-IgA1直接溢入血液循环。
第二阶段为自身抗体生成阶段,机体免疫系统异常产生针对Gd-IgA1铰链区的特异性IgG和IgA1自身抗体,为后续免疫复合物的形成提供了物质基础。
第三阶段为免疫复合物形成阶段,在血液循环中,特异性IgG和IgA1抗体与Gd-IgA1精准结合,形成含Gd-IgA1的免疫复合物,该复合物的形成是疾病进展的关键中间环节。
第四阶段为肾脏沉积与损伤阶段,含Gd-IgA1的免疫复合物随血液循环沉积于肾小球系膜区,进而引发系膜细胞活化、增殖,促使促炎介质与细胞外基质成分大量产生,同时激活补体系统,最终导致肾小球及肾小管-间质损伤,引发一系列临床症状。
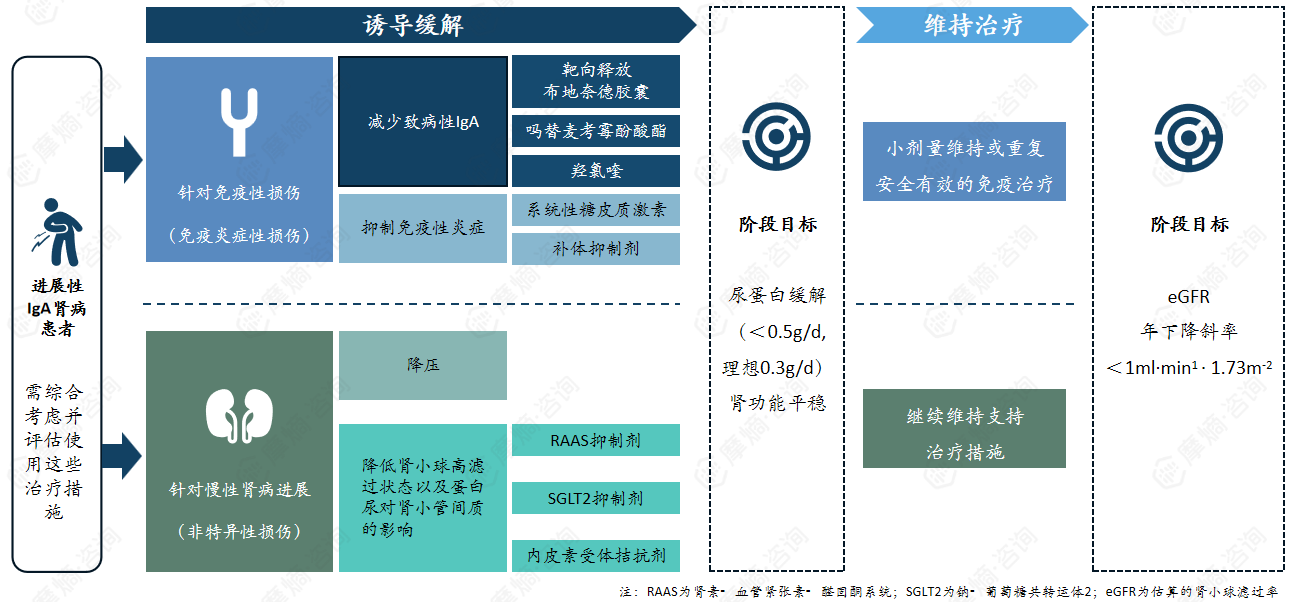
基于上述发病机制的关键环节,目前已开发出多种针对性治疗药物,包括靶向释放布地奈德、抗CD38单克隆抗体、BAFF/APRIL抑制剂、补体抑制剂、SGLT2抑制剂、内皮素受体拮抗剂等,为疾病的治疗提供了多元化的选择。
二、IgA肾病流行病学
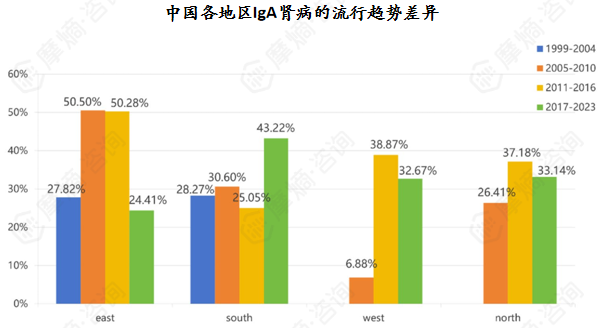
全国IgAN患病率为39.73%,经济发达省份与直辖市的患病率高于其他地区。
IgA肾病是全球范围内最常见的原发性肾小球肾炎之一,在我国也占据原发性肾小球肾炎的首位,其疾病进展虽较为缓慢,但预后不容乐观,约20%-50%的患者最终会进展为肾衰竭,给患者家庭及社会医疗体系带来沉重负担。
从发病率来看,成人IgA肾病的年发病率约为(1-2.5)/10万人。我国的流行病学数据更为详实,一份涵盖34个省份、143176例原发性肾小球肾炎患者的研究显示,IgA肾病患者占比高达39.73%(共计56886例),且患者性别分布存在差异,男女比例分别为58.67%和41.33%,男性患病风险相对更高。
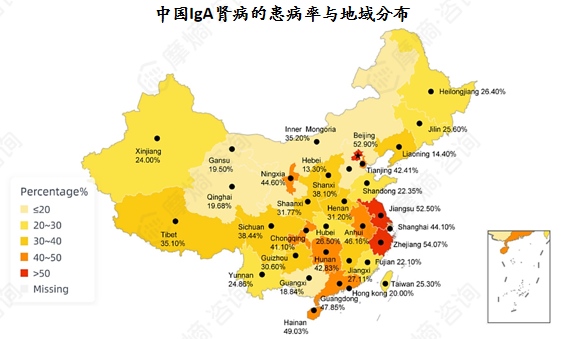
IgA肾病的流行病学特征受多种因素影响,包括种族、年龄、地理区域、时间变化、经济状况和肾活检适应症等。从年龄分布来看,大多数患者的诊断年龄集中在30至40岁,我国IgA肾病患者的平均诊断年龄为34岁,属于中青年群体的常见肾脏疾病。
截图来源:《IgA肾病药物研发全景及已上市药物市场竞争格局报告》
从地域分布来看,我国经济发达省份与直辖市的患病率高于其他地区,这一差异可能与经济发达地区医疗资源更丰富、肾活检普及率更高,以及环境因素、生活方式等多种因素相关。
三、诊疗路径:从临床表达到“金标准”与个体化方案
IgA肾病的诊疗过程具有较强的复杂性,其核心诊疗要点集中在诊断标准、临床表现识别及治疗原则制定三个关键环节。
在诊断方面,目前临床上缺乏特异性的无创生物标志物,肾脏病理活检仍是确诊IgA肾病的“金标准”,通过病理检查可明确肾小球系膜区IgA沉积的核心特征,同时结合牛津分型评估系膜细胞增生(M)、毛细血管内增生(E)、新月体形成(C)、节段性肾小球硬化(S)等组织学改变,为疾病诊断和预后评估提供精准依据。
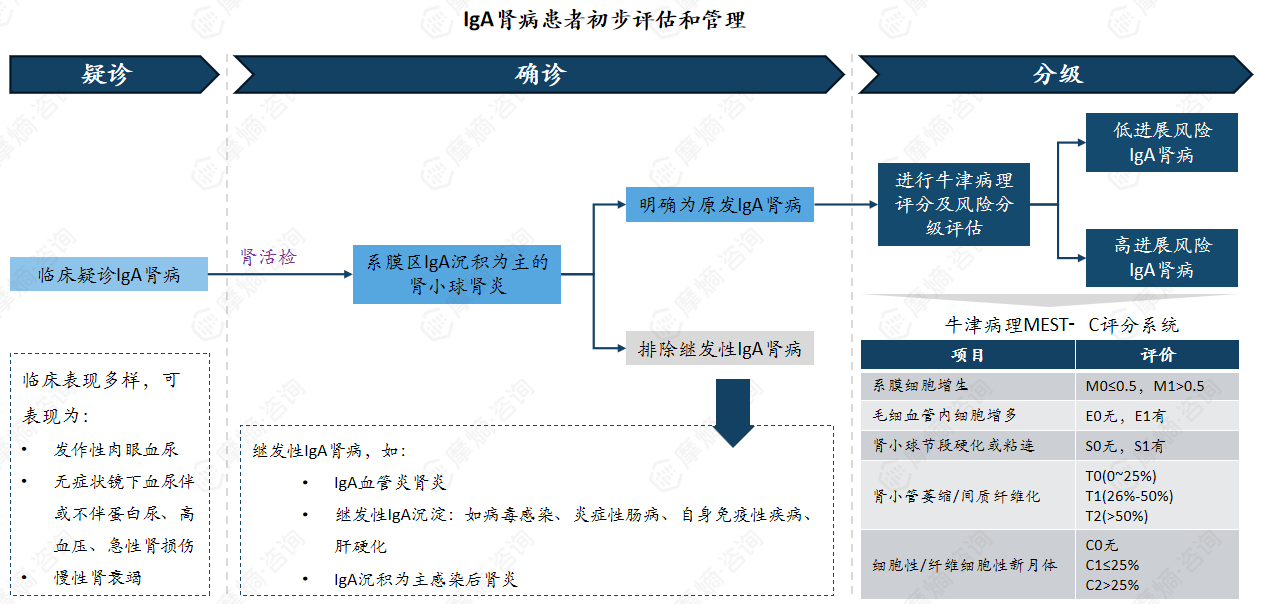
在临床表现方面,IgA肾病的症状具有多样性,缺乏典型的特异性表现,主要包括发作性肉眼血尿、无症状镜下血尿伴或不伴蛋白尿、高血压、急性肾损伤、慢性肾衰竭等多种形式。部分患者可能因感染等诱因诱发症状加重,给临床识别带来一定挑战。
此外,临床诊疗中还需注意区分原发性与继发性IgA肾病,其中继发性IgA肾病常见于IgA血管炎肾炎、病毒感染、炎症性肠病、自身免疫性疾病、肝硬化等疾病引发的IgA沉淀,以及IgA沉积为主的感染后肾炎,精准区分类型对治疗方案的制定至关重要。
在治疗方面,IgA肾病的治疗需秉持综合性原则,同时兼顾免疫炎症性损伤与非特异性损伤两方面。临床治疗方案需结合患者的病理类型、临床表现、肾功能状态等个体特征制定,核心目标是抑制免疫炎症反应、保护肾功能、延缓疾病进展,降低肾衰竭的发生风险。
结语:
IgA肾病作为一种严重威胁全球公共健康的慢性肾病,其病理机制复杂,流行病学特征严峻。对病理和流行病学的深刻洞察,不仅是理解疾病本质的基础,更是推动药物研发和临床实践创新的核心驱动力。未来,随着针对不同发病环节的靶向药物不断涌现,以及基于大数据和人工智能的个体化诊疗方案的探索,我们有理由相信,IgA肾病的管理和治疗将迎来革命性的突破,为广大患者带来新的希望。
拓展阅读:
1. 2026年IgA肾病药物研发情况年度报告:6款新药上市,50+临床在研蓄势待发
2. 2026年IgA肾病药物市场格局:6 款药物争霸百亿市场,诺华、云顶新耀领跑
以上内容均来自{ 摩熵咨询:IgA肾病药物研发全景及已上市药物市场竞争格局报告 },如需查看或下载完整版报告,可点击!
查数据,找摩熵!想要解锁更多药物研发信息吗?查询摩熵医药(原药融云)数据库(vip.pharnexcloud.com/?zmt-mhwz)掌握药物基本信息、市场竞争格局、销售情况与各维度分析、药企研发进展、临床试验情况、申报审批情况、各国上市情况、最新市场动态、市场规模与前景等,以及帮助企业抉择可否投入时提供数据参考!注册立享15天免费试用!

























































 川公网安备51019002008863号
川公网安备51019002008863号 本网站未发布麻醉药品、精神药品、医疗用毒性药品、放射性药品、戒毒药品和医疗机构制剂的产品信息
本网站未发布麻醉药品、精神药品、医疗用毒性药品、放射性药品、戒毒药品和医疗机构制剂的产品信息
收藏
登录后参与评论
暂无评论